症状に合わせた
インプラント
IMPLANT CASE
- なかの歯科 ホーム
- 症状に合わせたインプラント
1~2本の欠損歯を
インプラントで補う場合
-
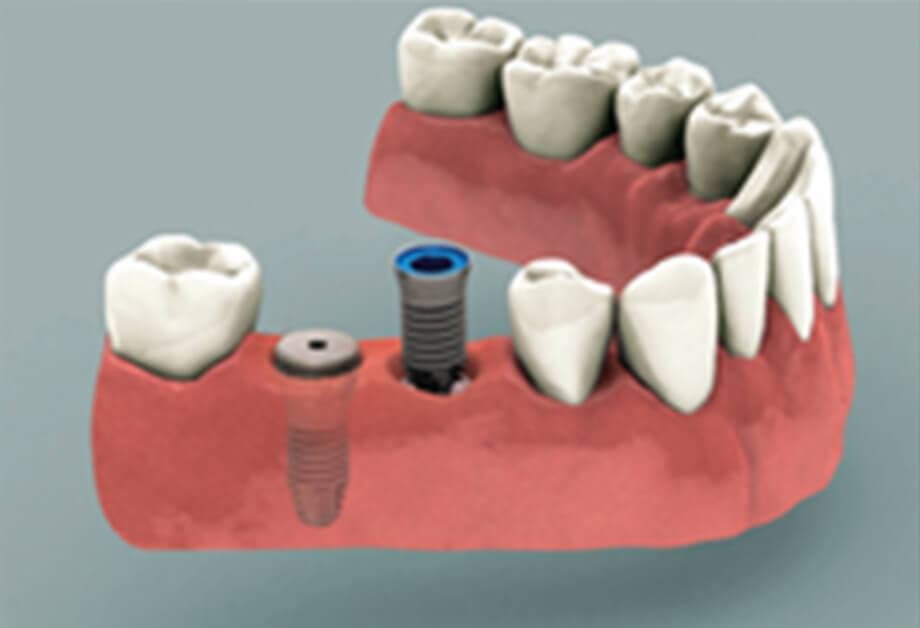
STEP
1~2本の歯が抜けている場合、抜けた本数分インプラント体を埋入します。そのあと、歯肉を被せるように縫合します。
-
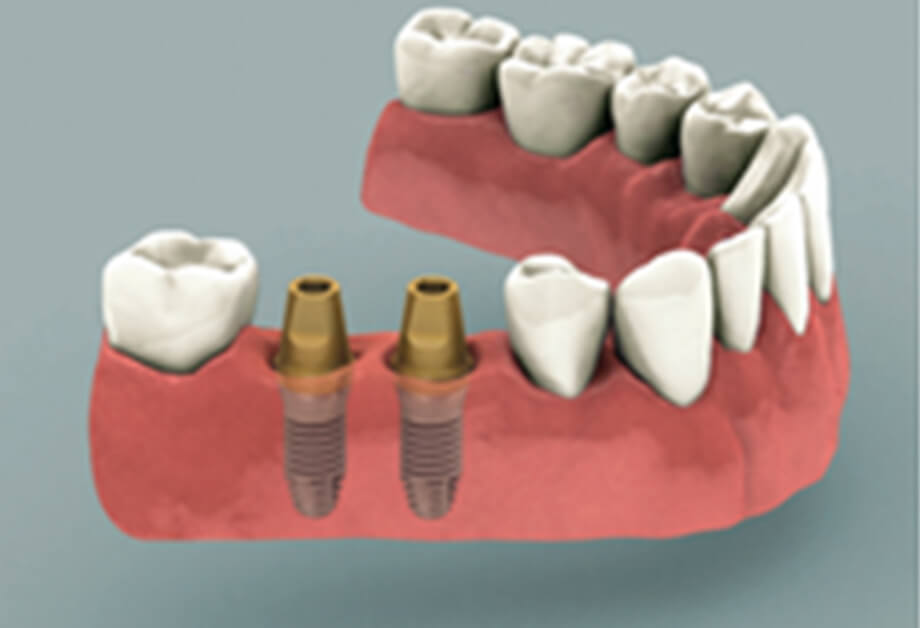
STEP
インプラント体と顎骨がしっかり結合したら、再び歯肉を切開してアバットメントを連結します。
-
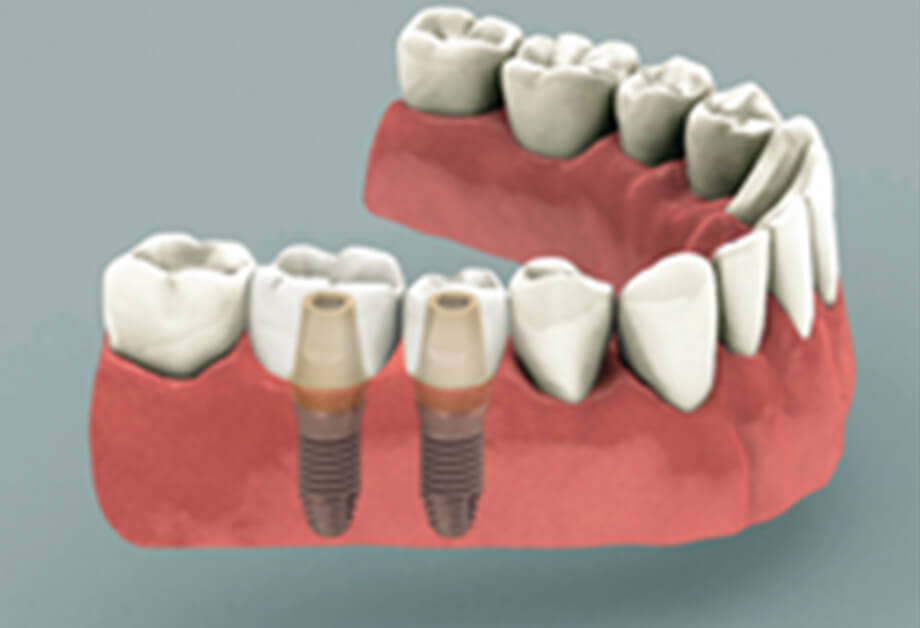
STEP
アバットメントに上部構造(人工歯)を取りつけて固定します。
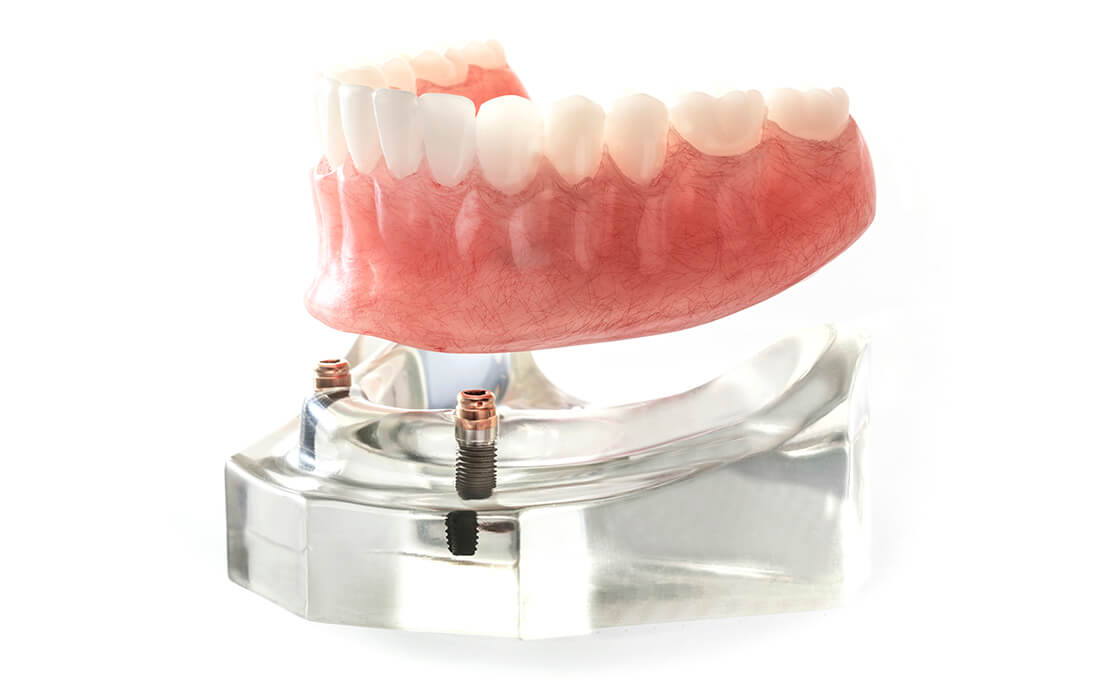
インプラントオーバーデンチャー
(着脱可能義歯)
入れ歯をインプラントや残っている歯で固定する治療方法です。「オーバーデンチャー」「アタッチメント義歯」とよばれることもあります。一般的な入れ歯は粘膜に乗せて固定しますが、インプラントオーバーデンチャーは2~6本のインプラントで固定します。通常の入れ歯よりも安定感に優れ、しっかり噛むことができます。
マグネットデンチャー
(磁性アタッチメント)
小型磁石によって入れ歯を固定する治療方法です。義歯側に磁石構造体を埋め込み、支台となる歯、またはインプラントに磁性金属(キーパ)を装着します。磁石構造体が磁力によってキーパを吸着し、入れ歯をしっかり固定します。着脱が簡単で清潔に保ちやすく、側方にずれやすいという性質によって支台歯への負荷も軽減されます。
ボールアバットメント
オーバーデンチャー
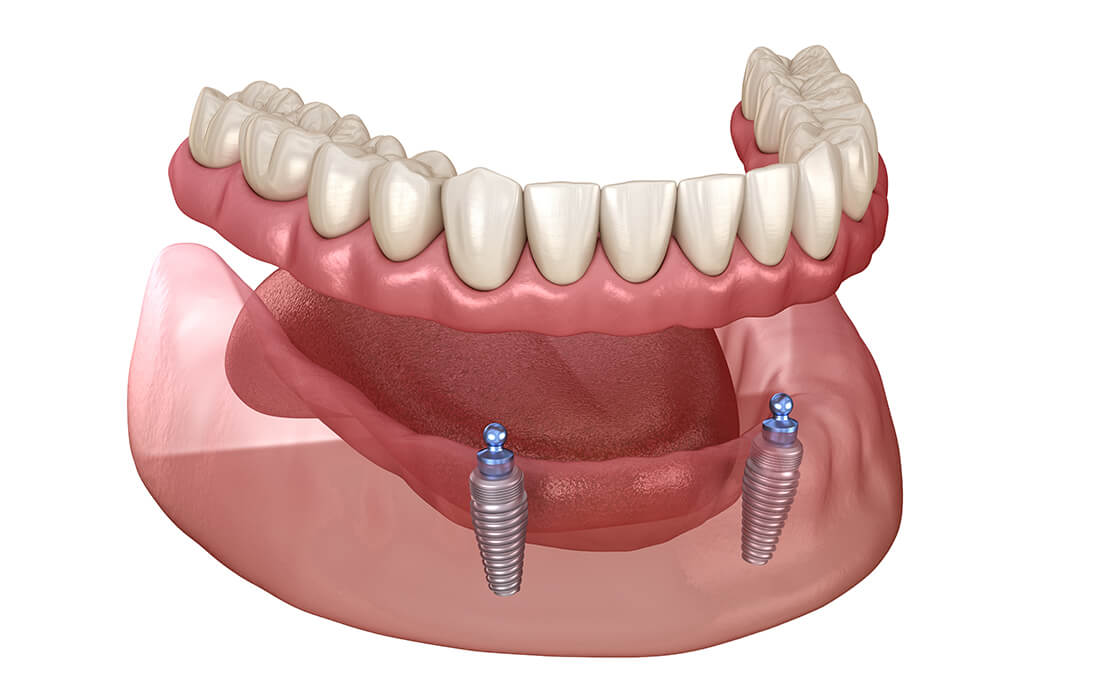
主に下顎の入れ歯を固定する際に使用されます。インプラントの先端に、先端がボール状のアバットメントを取りつけ、入れ歯側にはボールを連結しやすい部品をセットします。アバットメントがボール状となることによってあらゆる角度から入れ歯を連結できるようになり、安定感が出ます。顎骨が痩せにくいというメリットもあります。
バーオーバーデンチャー
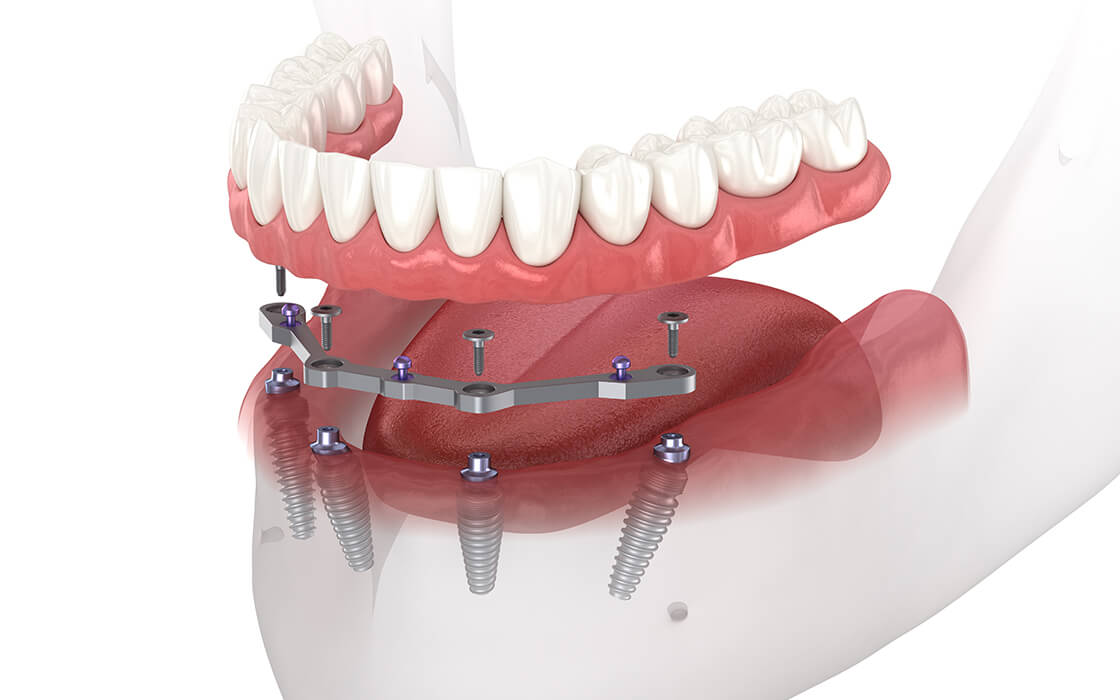
上下両方の顎に歯がない状態で適用される治療方法です。インプラント体を左右対照となるように埋入し、金属のバーを使ってブリッジのように橋渡しして、入れ歯をその上から装着します。埋入するインプラントは6本前後となるため手術によって体に負担がかかるものの、安定感に優れているので顎の力を支えられます。
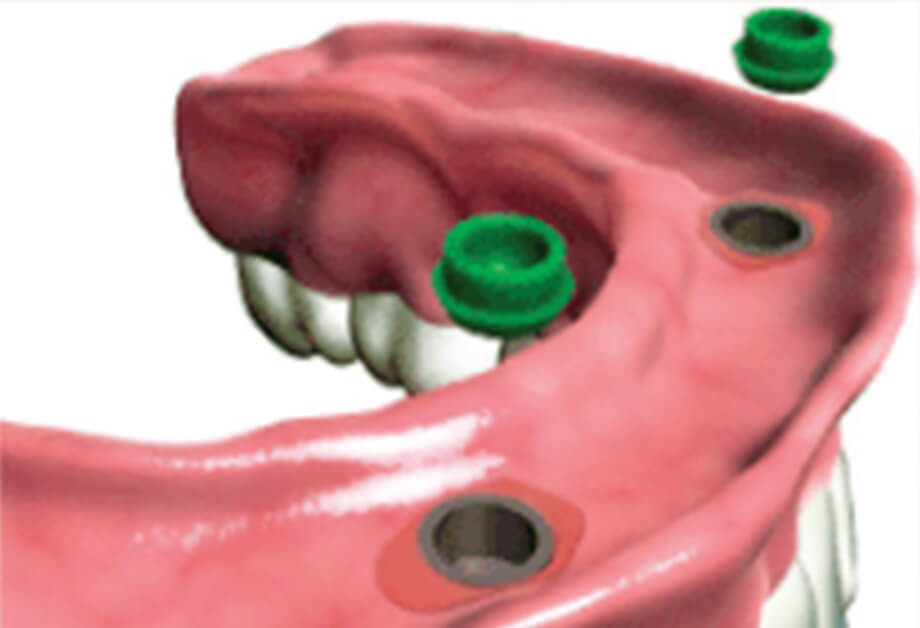
インプラントオーバーデンチャー(ボールアバットメント)の場合
-
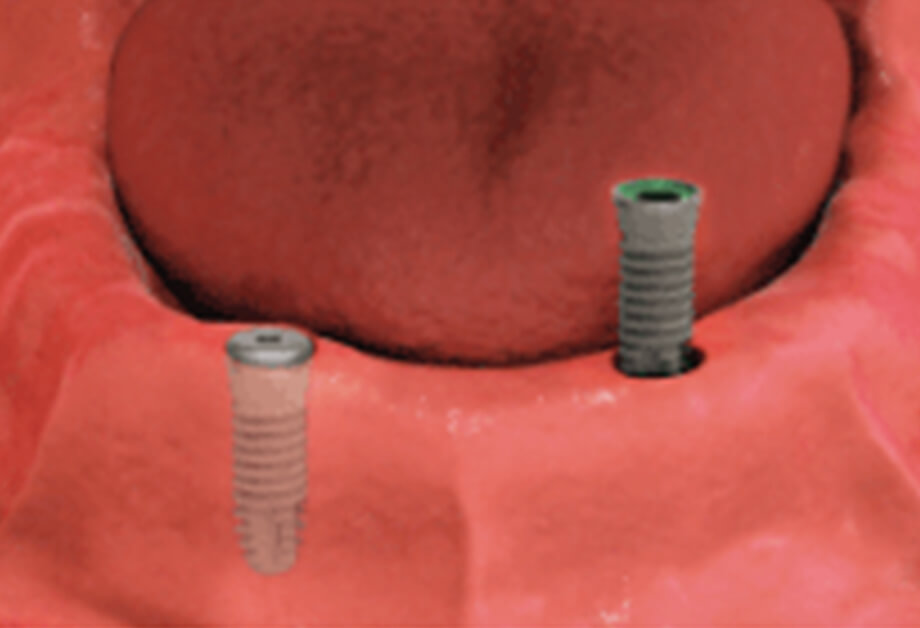
STEP
2本のインプラントを埋入します。
-
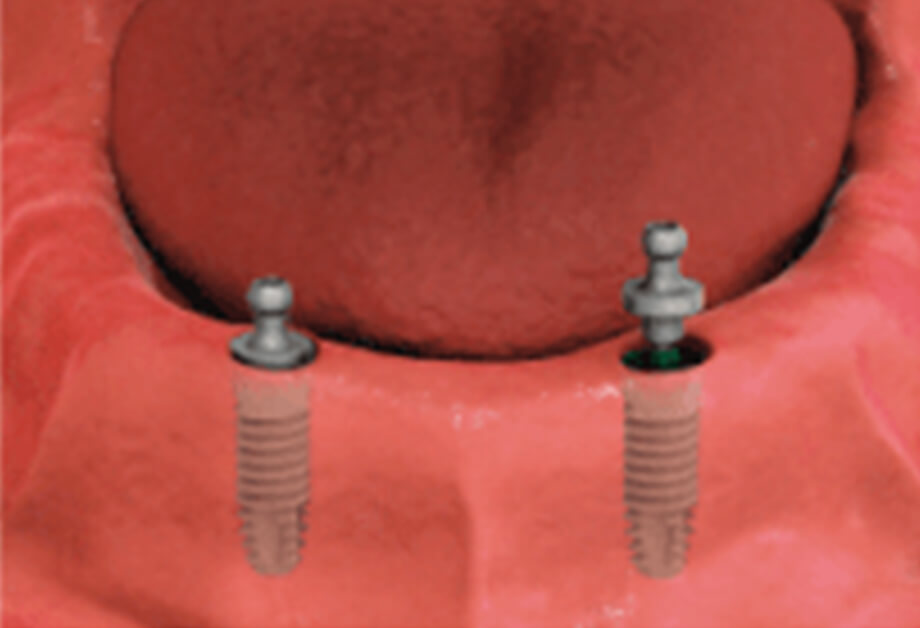
STEP
入れ歯に連結するための維持装置(ボールアバットメント)をインプラントに装着します。
-
STEP
入れ歯にもインプラントと連結するための部品を装着します。
-
STEP
インプラントと入れ歯がしっかり連結し、安定感のある噛み心地になります。一方、ご自身で取り外すことが可能です。
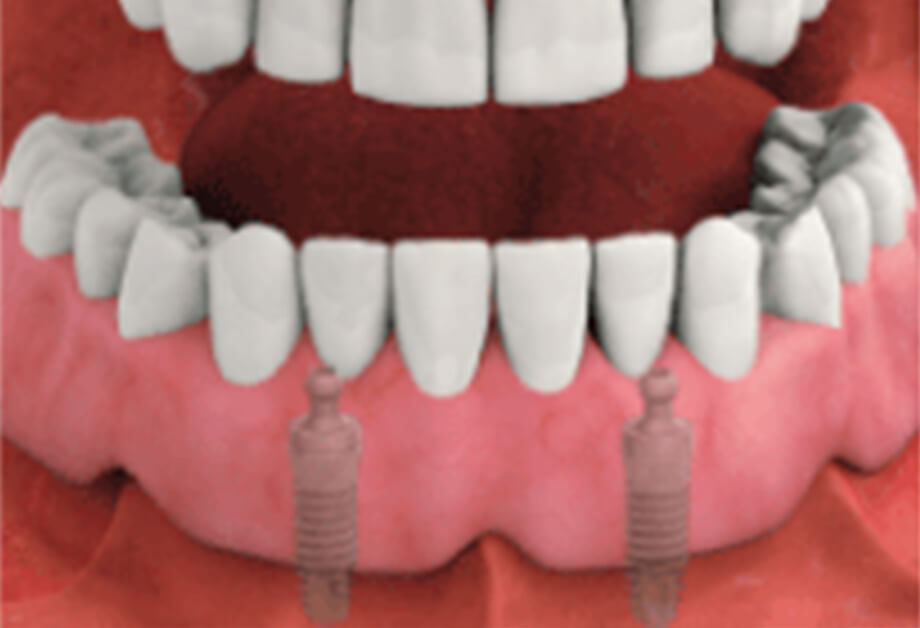
抜歯即時埋入
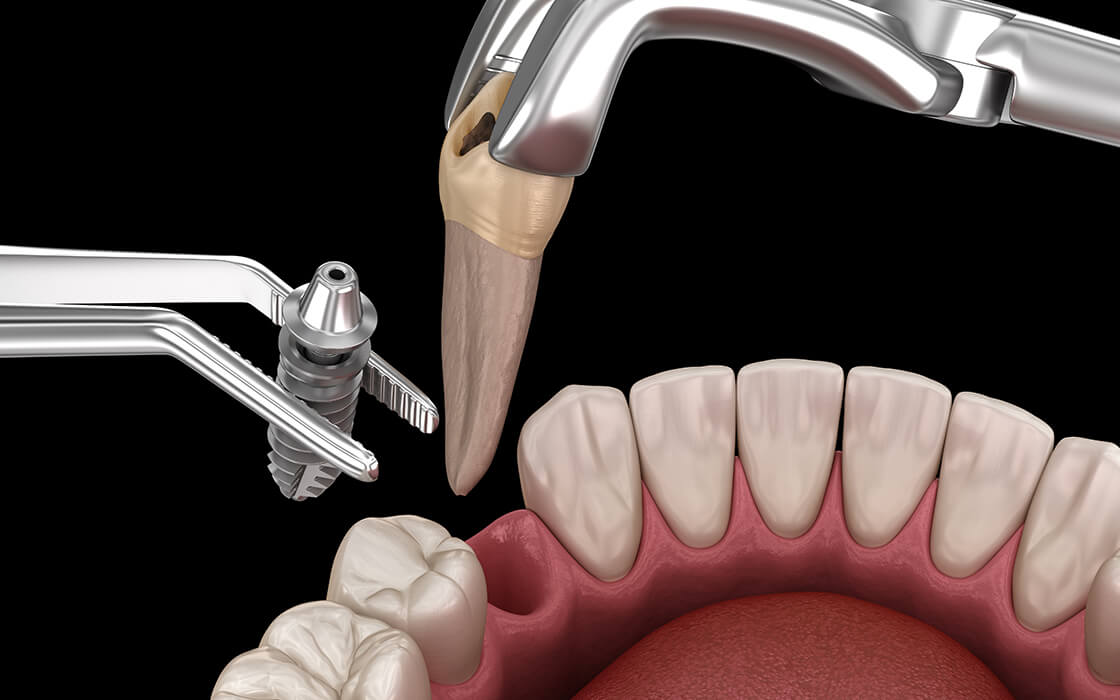
通常のインプラント埋入治療は、患部を抜歯したところの傷が回復してからインプラント体を埋入する手術を行ないます。一方、抜歯と同じタイミングでインプラント埋入治療を受ける治療方法があります。これを抜歯即時埋入といいます。
治療期間が短くなるので患者さまへの体の負担を軽減できるほか、骨や歯肉が痩せてしまうのを防ぐことにもつながります。また、傷口の改善も早くなります。
ただし、歯や歯肉、骨などが良好な状態でなければ受けられない治療なので、適応症が限られます。
即時荷重インプラント
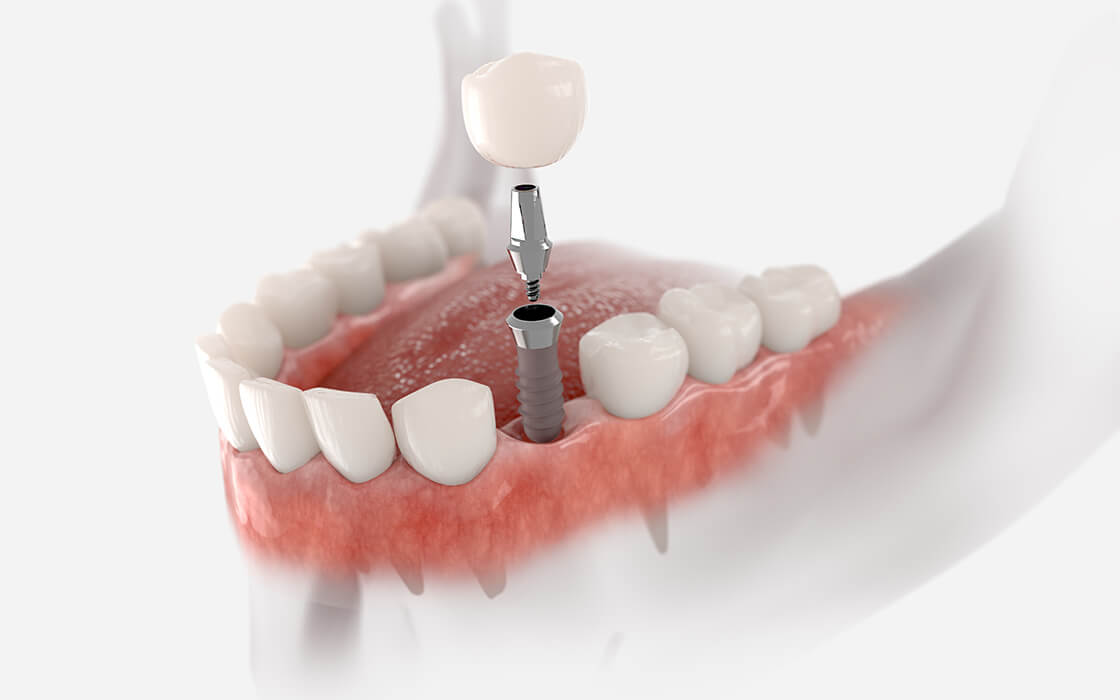
一般的なインプラント埋入治療の流れは、インプラント体を埋入したあとに治癒期間を置き、その後アバットメントと上部構造を取りつけていきます。即時荷重インプラントは、インプラント体を埋入した直後に仮歯をつける治療方法となります。仮歯を入れることで治癒期間中の見た目の違和感が軽減され、手術当日から食事をすることもできます。また、治療期間も短縮されます。ただし、骨の厚みが足りない方などは治療できない場合があります。
骨造成術
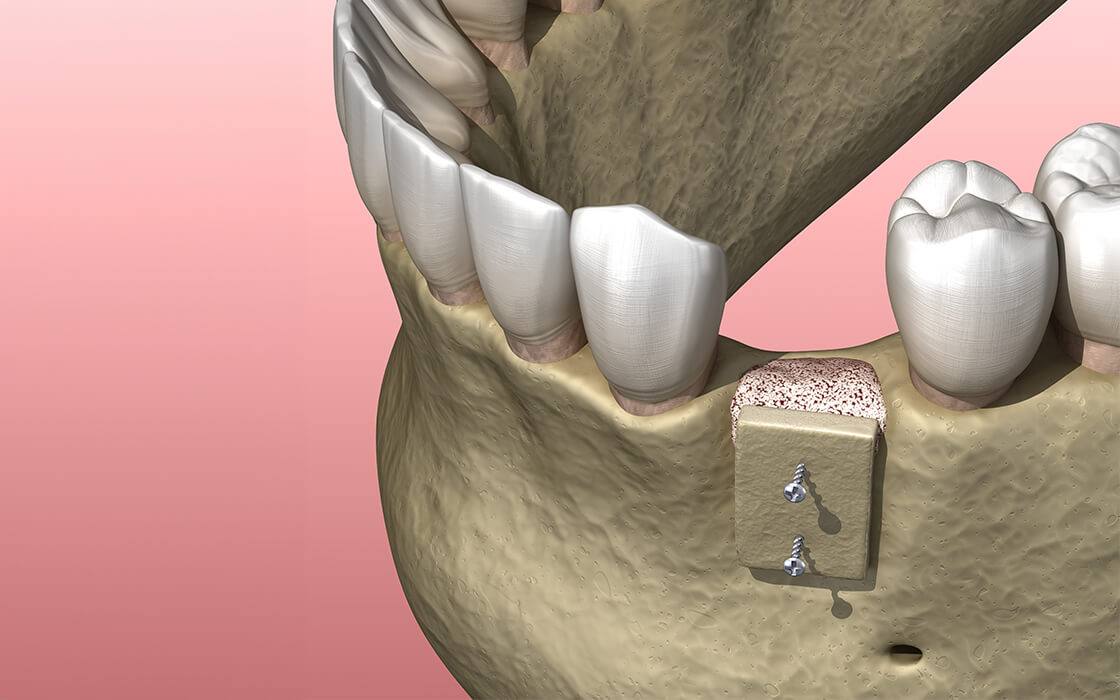
GBR法/骨誘導再生療法
歯周病によって歯を失ってしまうと、歯を支えていた骨が大きく破壊されている可能性があります。すると、インプラント埋入治療を受けようにも、埋められるだけの骨の厚みが足りないために治療できないことがあります。
こうしたケースに適用されるのが、GBR法(骨誘導再生療法)です。GBR法は、骨が足りないところに患者さまの骨や人工骨を詰めて人工膜で被せ、歯肉が侵入するのを防ぎながら骨の再生を誘導する治療です。骨を再生させることで、インプラント埋入治療を受けられるようになります。
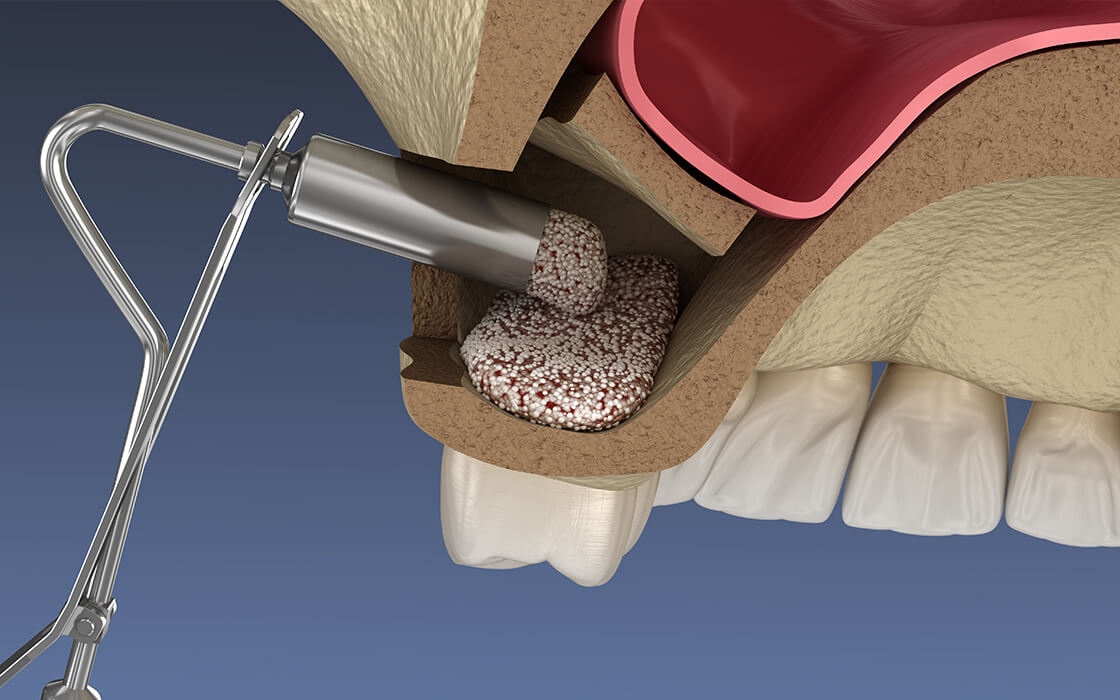
サイナスリフト
上顎の奥歯の上には上顎洞とよばれる空洞があり、インプラント体を入れようとしてもこの空洞のため、インプラントを支える十分な骨が無いケースがあります。サイナスリフトはこうした箇所の骨を増やすための治療方法です。
上顎洞の横の歯肉をめくり、露出した上顎洞底粘膜を持ち上げて上顎洞底粘膜に人工骨などを入れていきます。骨が再生されてからインプラント体を埋入します。
骨の厚みがより少ない、または多くの歯を失っているケースに適用できるというメリットがありますが、手術による体への負担が大きくなります。
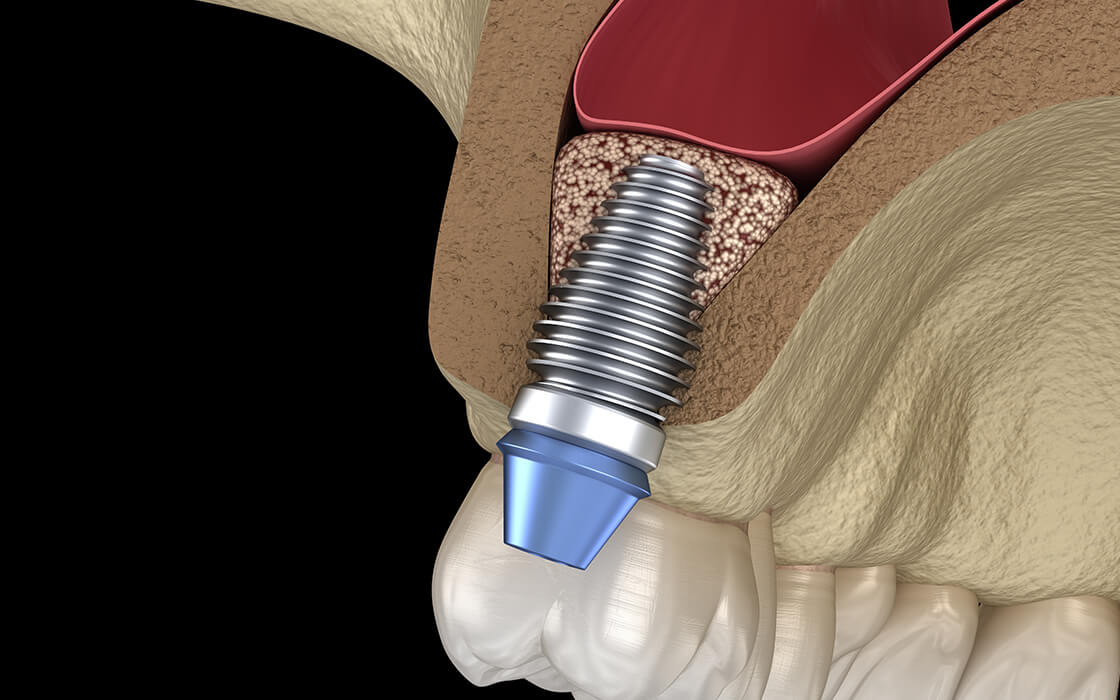
ソケットリフト
ソケットリフトはサイナスリフトと同様に、上顎洞があるために骨の厚みが足りないケースで骨を増やす治療方法です。
歯が生えていたところから人工骨などを入れて、上顎洞の粘膜であるシュナイダー膜を押し上げます。それと同時にインプラント体を埋入し、骨とインプラント体が結合するまで待ちます。
ある程度の骨の厚みがなければ受けられない治療ですが、傷口のできる範囲が小さいこともあって体への負担が軽減されます。

PRP(多血小板血漿)骨再生療法
PRP(多血小板血漿)骨再生療法を抜歯の際に併用することで、骨造成の効果が高まります。
PRPとは、止血する働きをもつ血小板を生成する成長因子の集まりのようなものになります。患者さまの血液を遠心分離機にかけて成長因子を抽出し、骨の再生などを促します。
患者さまご自身の血液から生成するので副作用が起こりにくく、安全性に配慮した再生療法です。
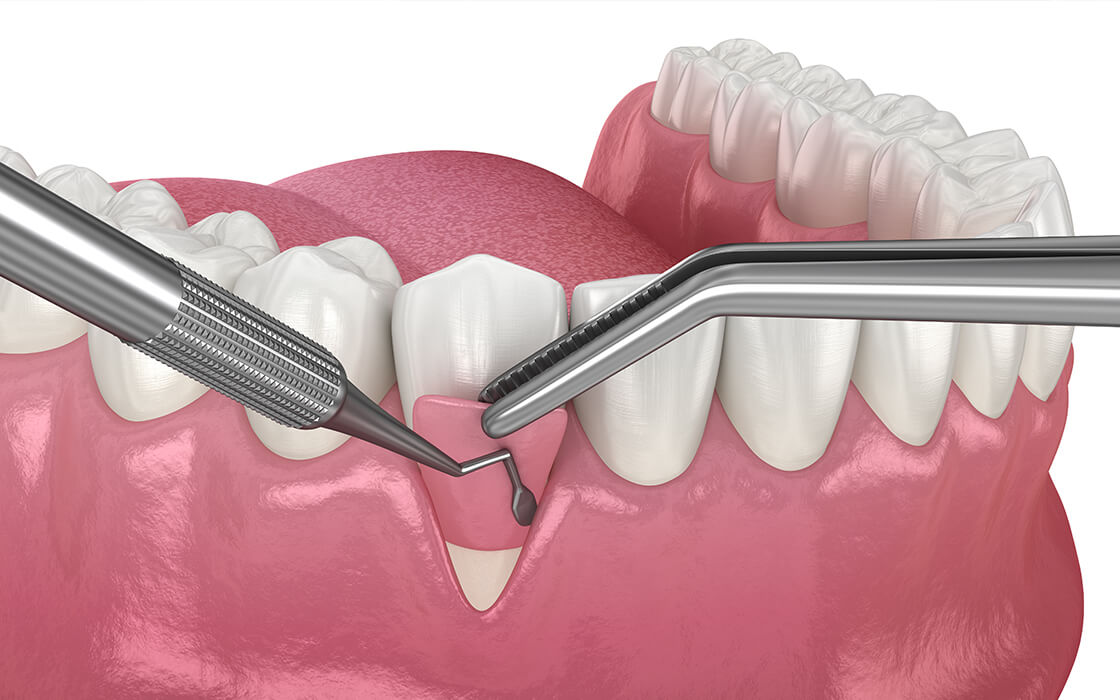
GTR法/歯周組織再生誘導療法
歯周病などによって、歯を支える組織である歯槽骨や歯根膜が破壊されてしまうと、こうした組織は感染した状態のままでは通常は再生しません。これをできるだけ再生させるのがGTR法です。
歯根に付着した歯垢や歯石、感染した組織などを取り除き、破壊された箇所を人工膜で覆います。その上に歯肉を被せて充分なスペースを確保することで、歯槽骨や歯根膜が再生していきます。このように骨を作る細胞を誘導し、再生を促す再生療法となります。
リスク・副作用について
インプラント埋入治療にともなう一般的なリスク・副作用
- ・機能性や審美性を重視するため自費(保険適用外)での診療となり、保険診療よりも高額になります。
- ・インプラントの埋入にともない、外科手術が必要となります。
- ・高血圧症、心臓疾患、喘息、糖尿病、骨粗鬆症、腎臓や肝臓の機能障害などがある方は、治療を受けられないことがあります。
- ・手術後、痛みや腫れが現れることがありますが、ほとんどの場合1週間ほどで治ります。
- ・手術後、歯肉・舌・唇・頬の感覚が一時的に麻痺することがあります。また、顎・鼻腔・上顎洞(鼻腔の両側の空洞)の炎症、疼痛、組織治癒の遅延、顔面部の内出血が現れることがあります。
- ・手術後、薬剤の服用により眠気、めまい、吐き気などの副作用が現れることがあります。
- ・手術後、喫煙や飲酒をすると治療の妨げとなるので、1週間は控えてください。
- ・インプラントの耐用年数は、口腔内の環境(骨・歯肉の状態、噛み合わせ、歯磨きの技術、メンテナンスの受診頻度、喫煙の有無など)により異なります。
- ・毎日の清掃が不十分だった場合、インプラント周囲炎(歯肉の腫れや骨吸収など)を引き起こすことがあります。
骨造成にともなう一般的なリスク・副作用
- ・機能性を重視するため自費(保険適用外)での診療となり、保険診療よりも高額になります。
- ・外科手術が必要となります。
- ・手術後、痛みや腫れが現れることがありますが、ほとんどの場合1週間ほどで治ります。
- ・治療後、骨がしっかりと作られるまで3~6ヵ月の治癒期間が必要です。
- ・歯周病の方、心疾患や骨粗鬆症など内科的な疾患のある方は、骨造成治療が適さないことがあります。
- ・口腔内の衛生状態の悪い方、顎骨が足りない方、免疫力や抵抗力が低下している方、歯周病発生リスクの高いとされる糖尿病の方、喫煙する方は、すぐに治療できないことがあります。
- ・日常的に服薬しているお薬などが治療に影響することがあります。
- ・サイナスリフト・ソケットリフトの処置にあたり、上顎洞膜が破れる可能性があります。その場合、手術後に抗生剤を服用して感染を予防し、膜が自然に治癒するまで待ちます。
- ・体の状態や細菌感染により、骨補填材と骨とが結合しない場合があります。この場合、原因を取り除き、ご希望があれば再治療を行ないます。
- ・骨の成長途中であるお子さま(おおよそ18歳未満の方)、妊娠中の方は治療が受けられません。
